FORMATION DU DOCTEUR DIDIER PROST
DIPLOMES
- Docteur en médecine
- Chirurgien Orthopédiste
- Diplôme d’Etudes Supérieures de Chirurgie Orthopédique et Traumatologique
- Diplôme Supérieur de Recherche en Microchirurgie
- Diplôme de Biomécanique Orthopédique
SPECIALITES
- Spécialiste de l’arthrose
- Expert en chirurgie prothétique
de la hanche et du genou - Expert en chirurgie prothétique ambulatoire
LIEUX D'EXCERCICE
- Hôpital Privé Clairval à Marseille (depuis 1992)
- Clinique Monticelli Vélodrome à Marseille (depuis 2017)
ACCREDITATION
Le docteur Didier PROST a eu son accréditation renouvelée le 13/10/2022 par la Haute Autorité de Santé (HAS) pour une durée de 4 ans.
SOCIETES SAVANTES
- Membre de la Société Française de Chirurgie Orthopédique et Traumatologique
- Membre de la Société de Chirurgie de la Hanche et du Genou
- Président de l’Association d’Etude et de Recherche
sur les Infections en Orthopédie - Membre du Groupe Francophone de Réhabilitation Améliorée après Chirurgie
- Membre de l'Association Française
de Chirurgie Ambulatoire - Membre de la Société Française de Chirurgie Oncologique
- Membre de l’European Society of Surgical Oncology
- Membre de la Société Française pour le Développement de la Chirurgie Assistée par Ordinateur
- Membre de l’International Society for Computer Assisted Orthopaedic Surgery
EXPERIENCE PERSONNELLE DE LA CHIRURGIE PROTHETIQUE
PROTHESES DE HANCHE ET DE GENOU
Historiquement les chirurgiens se devaient d’emmener à la guérison leurs patients, ils recherchaient le bénéfice à terme de leurs patients.Mais pour le patient, il y avait « un prix à payer » chose à laquelle les chirurgiens n’étaient pas toujours sensibles : rançon cicatricielle, souffrances, nausée, mal être, sentiment d’infériorité…
On disait : vous allez « subir » une intervention chirurgicale. On soignait un organe, pas un patient. Les techniques chirurgicales étaient axées sur le travail du chirurgien.
Avant les années 1990 il fallait bien voir pour bien opérer. On disait : « grande cicatrice = grand chirurgien » !
J'ai fait en 1993 une étude sur les cicatrices de prothèses : elles faisaient 23 cm en moyenne !
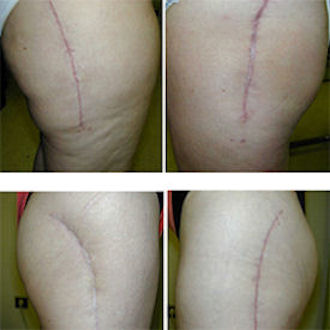
CHIRURGIE ROBOTISEE ASSISTEE PAR ORDINATEUR
En 1999 sont apparues les techniques de chirurgie robotisée assistée par ordinateur. J’ai eu la chance de faire partie des 6 chirurgiens en France possédant cette technologie. Ainsi entre novembre 1999 et avril 2001 j’ai posé 52 prothèses de hanche à l’aide de cette technologie nommée CASPAR (Computer Assisted Surgical Planning And Robotics).
A partir d’avril 2001, cette technologie n’a pu être poursuivie en France faute de moyens, la Sécurité Sociale en ayant toujours refusé le remboursement.
Elle a été poursuivie avec succès en Allemagne et aux Etats Unis notamment.
A partir d’avril 2001, cette technologie n’a pu être poursuivie en France faute de moyens, la Sécurité Sociale en ayant toujours refusé le remboursement.
Elle a été poursuivie avec succès en Allemagne et aux Etats Unis notamment.

Elle consistait à faire creuser le lit osseux fémoral à un robot qui était programmé au préalable sur le scanner du patient.
Les avantage étaient bien-sûr la précision obtenue au millimètre près , ce qu’aucun chirurgien ne peut faire, et ce dans les trois plans de l’espace.
Les inconvénients résidaient dans le fait qu’il fallait deux interventions : l’une consistait à mettre en place des repères métalliques, permettant après réalisation d’un scanner d’effectuer la programmation du robot adaptée à l'anatomie du patient, l’autre étant l’intervention en elle-même qui se faisait avec une cicatrice un peu plus grande.
CHIRURGIE MINI INVASIVE DE LA HANCHE
A partir de 2000 mes voyages annuels aux Etats Unis m’ont permis de rencontrer le docteur Thomas Sculco. La technique qu’il avait mise au point était réellement révolutionnaire dans sa réalisation mais également dans sa philosophie. L’importance du patient grandissait devant celle du chirurgien.
Il m’a appris à réaliser des interventions de prothèse de hanche par une cicatrice de 8 à 10 centimètres environ. J’ai ensuite continué mon enseignement à Chicago pour réaliser couramment cette technique en France.
La « minimally invasive surgery » ou chirurgie mini invasive était née. Plus rien ne serait jamais comme avant.
Il m’a appris à réaliser des interventions de prothèse de hanche par une cicatrice de 8 à 10 centimètres environ. J’ai ensuite continué mon enseignement à Chicago pour réaliser couramment cette technique en France.
La « minimally invasive surgery » ou chirurgie mini invasive était née. Plus rien ne serait jamais comme avant.
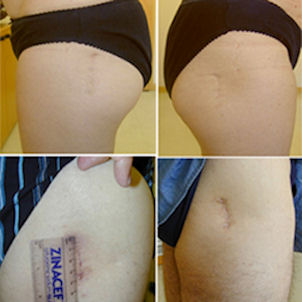
La finalité restait la même mais le respect des tissus cutanés, musculaires faisait avoir une autre philosophie à cette intervention.
Les saignements étaient moindres, les souffrances post opératoires également et donc la réhabilitation plus rapide.
L’apprentissage a permis ensuite progressivement de réduire le temps opératoire, diminuant encore le saignement et surtout le risque infectieux, la bête noire des chirurgiens. Plus le temps opératoire est court, moins il y a de risque d’infection. Seule la pratique régulière et intensive pouvait le permettre car cette chirurgie était plus difficile, demandait plus de dextérité, la vision étant devenue plus étroite. Une prothèse de hanche devant se poser actuellement en moins d’une heure.
C’est à partir de 2002 que j’ai donc recentré mon activité de manière quasi exclusive sur les prothèses de hanche et les prothèses de genou.
L’apprentissage a permis ensuite progressivement de réduire le temps opératoire, diminuant encore le saignement et surtout le risque infectieux, la bête noire des chirurgiens. Plus le temps opératoire est court, moins il y a de risque d’infection. Seule la pratique régulière et intensive pouvait le permettre car cette chirurgie était plus difficile, demandait plus de dextérité, la vision étant devenue plus étroite. Une prothèse de hanche devant se poser actuellement en moins d’une heure.
C’est à partir de 2002 que j’ai donc recentré mon activité de manière quasi exclusive sur les prothèses de hanche et les prothèses de genou.
PROTHESES NAVIGUEES
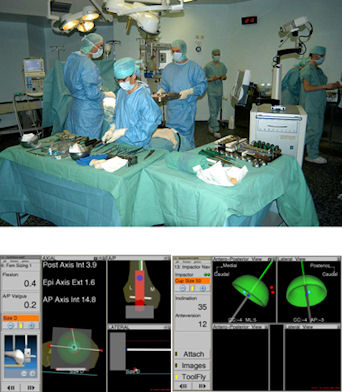
Peu de temps après, la navigation, technologie 5 fois moins coûteuse, a apporté une certaine aide aux chirurgiens. Elle a été d’utilisation courante dans ma pratique quotidienne à partir de 2003.
Ci-contre, mon équipe en 2003 à Clairval lors d'une prothèse de hanche "naviguée".
L’expérience acquise avec la robotique, qui était déjà liée à la navigation, m’a permis de rapidement utiliser cette aide informatique.
Il s’est avéré qu’avec le temps elle était en fait plus utile aux chirurgiens de peu d’expérience et ne faisait, pour les chirurgiens chevronnés, que rallonger le temps opératoire. De plus, elle sortait de la philosophie de privilégier le patient par rapport au chirurgien.
Personnellement, dans ma pratique quotidienne, la balance bénéfice / risque ne me semble pas être favorable aux patients, cet outil a été progressivement abandonné. Mais, comme toutes les autres techniques chirurgicales, elle m’a permis d’acquérir une expérience supplémentaire.
Ci-contre, mon équipe en 2003 à Clairval lors d'une prothèse de hanche "naviguée".
L’expérience acquise avec la robotique, qui était déjà liée à la navigation, m’a permis de rapidement utiliser cette aide informatique.
Il s’est avéré qu’avec le temps elle était en fait plus utile aux chirurgiens de peu d’expérience et ne faisait, pour les chirurgiens chevronnés, que rallonger le temps opératoire. De plus, elle sortait de la philosophie de privilégier le patient par rapport au chirurgien.
Personnellement, dans ma pratique quotidienne, la balance bénéfice / risque ne me semble pas être favorable aux patients, cet outil a été progressivement abandonné. Mais, comme toutes les autres techniques chirurgicales, elle m’a permis d’acquérir une expérience supplémentaire.
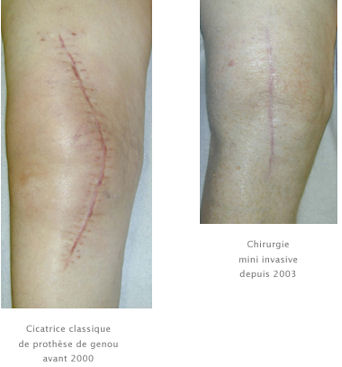
CHIRURGIE MINI INVASIVE DU GENOU
A la même époque s’est développée la chirurgie mini invasive pour les prothèses de genou. Là encore il a fallu apprendre des techniques particulières respectant le plus possible les tissus cutanés et musculaires pour préserver la force post opératoire, diminuer les douleurs, diminuer les saignements et par le fait accélérer les processus de récupération.
Ma formation, initiée aux Etats Unis a été complétée à Paris en 2004.
Ces techniques chirurgicales au départ difficiles ont là aussi bénéficié d’une utilisation intensive et régulière permettant de diviser par trois le temps opératoire.
Elles permettent de réaliser aujourd’hui de manière courante une prothèse de genou en moins d’une heure. C’est dire le gain en matière de saignement et de risque infectieux.
Ma formation, initiée aux Etats Unis a été complétée à Paris en 2004.
Ces techniques chirurgicales au départ difficiles ont là aussi bénéficié d’une utilisation intensive et régulière permettant de diviser par trois le temps opératoire.
Elles permettent de réaliser aujourd’hui de manière courante une prothèse de genou en moins d’une heure. C’est dire le gain en matière de saignement et de risque infectieux.
RECUPERATION RAPIDE APRES CHIRURGIE (RRAC)
En 2007 au Danemark le Dr Kehlet a encore poussé plus loin le raisonnement. Initialement appliqué à la chirurgie digestive, le concept de « fast track surgery » ou « enhance recovery after surgery » commençait à voir le jour.
En français Récupération Rapide Après Chirurgie : RRAC.
Cette technique de prise en charge initiée au Danemark en 2007 a été promue dans de nombreux pays avec succès depuis quelques années. Elle va probablement connaître un développement important en France du fait, depuis avril 2014, de la suppression de la borne basse en matière de remboursement des actes d’arthroplastie de hanche et de genou, qui rendait difficile la sortie précoce des patients.
Elle répond à une prise en charge très différente de celle effectuée au préalable pour ce genre de chirurgie puisqu’elle inclut des modifications non pas tant techniques que surtout organisationnelles, mettant en avant une approche multidisciplinaire et une participation accrue du patient au centre de sa prise en charge. Cette démédicalisation de l’acte opératoire réduit l’impact psychologique et physique nuisible à une réhabilitation précoce.
L’analyse de la littérature nous apporte le bienfondé médical d’une telle prise en charge du fait de la diminution significative des complications médicales post opératoires des actes de prothèses de hanche et de genou. En pratique elle suppose acquises les techniques de chirurgie mini-invasive permettant d’exploiter fonctionnellement l’absence de douleur remarquable postopératoire.
Elle a modifié les habitudes acquises en matière de prise en charge de la douleur et a rendu indispensable la collaboration étroite entre chirurgien et anesthésiste qui sont totalement complémentaires. Elle permet une diminution très significative de la durée moyenne de séjour après la mise en place d'une prothèse, ce qui, en dehors de l’aspect bénéfique pour le patient, présente un impact économique également intéressant pour la société.
Elle amorce en France un changement de culture probablement irréversible.
Le patient est un opéré pas un malade.
Pour en savoir plus cliquez ici
Cette technique de prise en charge initiée au Danemark en 2007 a été promue dans de nombreux pays avec succès depuis quelques années. Elle va probablement connaître un développement important en France du fait, depuis avril 2014, de la suppression de la borne basse en matière de remboursement des actes d’arthroplastie de hanche et de genou, qui rendait difficile la sortie précoce des patients.
Elle répond à une prise en charge très différente de celle effectuée au préalable pour ce genre de chirurgie puisqu’elle inclut des modifications non pas tant techniques que surtout organisationnelles, mettant en avant une approche multidisciplinaire et une participation accrue du patient au centre de sa prise en charge. Cette démédicalisation de l’acte opératoire réduit l’impact psychologique et physique nuisible à une réhabilitation précoce.
L’analyse de la littérature nous apporte le bienfondé médical d’une telle prise en charge du fait de la diminution significative des complications médicales post opératoires des actes de prothèses de hanche et de genou. En pratique elle suppose acquises les techniques de chirurgie mini-invasive permettant d’exploiter fonctionnellement l’absence de douleur remarquable postopératoire.
Elle a modifié les habitudes acquises en matière de prise en charge de la douleur et a rendu indispensable la collaboration étroite entre chirurgien et anesthésiste qui sont totalement complémentaires. Elle permet une diminution très significative de la durée moyenne de séjour après la mise en place d'une prothèse, ce qui, en dehors de l’aspect bénéfique pour le patient, présente un impact économique également intéressant pour la société.
Elle amorce en France un changement de culture probablement irréversible.
Le patient est un opéré pas un malade.
Pour en savoir plus cliquez ici
CHIRURGIE PROTHETIQUE AMBULATOIRE
C'est l'aboutissement ultime de la RRAC.
Depuis 2016 il est possible de réaliser les interventions de prothèse de hanche et de prothèse de genou en ambulatoire, c'est à dire que le patient rentre le matin même de son intervention à la clinique et en ressort en fin d'après-midi pour regagner son domicile.
Cette technique opératoire a démontré depuis de nombreuses années qu'il était non seulement possible de la faire sans danger, mais que de plus elle était moins pourvoyeuse de complications post-opératoires, comparativement à une hospitalisation classique. Elle est mise en pratique quotidiennement dans les plus grands centres de chirurgie prothétique aux Etats-Unis. Elle demande une remarquable organisation, non pas tant avant votre intervention, que surtout le jour de votre opération.
A Marseille ce genre d'intervention est réalisée à la Clinique Monticelli-Vélodrome qui a ouvert ses portes en novembre 2016 et qui est ultra spécialisée dans ce type de chirurgie.
Actuellement, plus des trois quarts des prothèses de hanche et des prothèses de genou peuvent se réaliser sur ce modèle.
J'ai ainsi réalisé à ce jour plus de 1200 prothèses de hanche et de genou en ambulatoire.
Pour en savoir plus cliquez ici
Depuis 2016 il est possible de réaliser les interventions de prothèse de hanche et de prothèse de genou en ambulatoire, c'est à dire que le patient rentre le matin même de son intervention à la clinique et en ressort en fin d'après-midi pour regagner son domicile.
Cette technique opératoire a démontré depuis de nombreuses années qu'il était non seulement possible de la faire sans danger, mais que de plus elle était moins pourvoyeuse de complications post-opératoires, comparativement à une hospitalisation classique. Elle est mise en pratique quotidiennement dans les plus grands centres de chirurgie prothétique aux Etats-Unis. Elle demande une remarquable organisation, non pas tant avant votre intervention, que surtout le jour de votre opération.
A Marseille ce genre d'intervention est réalisée à la Clinique Monticelli-Vélodrome qui a ouvert ses portes en novembre 2016 et qui est ultra spécialisée dans ce type de chirurgie.
Actuellement, plus des trois quarts des prothèses de hanche et des prothèses de genou peuvent se réaliser sur ce modèle.
J'ai ainsi réalisé à ce jour plus de 1200 prothèses de hanche et de genou en ambulatoire.
Pour en savoir plus cliquez ici




